Terapia genowa – od marzenia naukowców do realnego leczenia chorób dziedzicznych
Terapia genowa to jedno z najbardziej rewolucyjnych osiągnięć współczesnej medycyny, które zmienia sposób, w jaki myślimy o leczeniu chorób dziedzicznych. Wyobraź sobie, że zamiast walczyć z objawami choroby przez całe życie, możemy bezpośrednio naprawić uszkodzony gen w komórkach pacjenta. To nie science fiction, lecz rzeczywistość, która ewoluowała od pierwszych eksperymentów w latach 70. XX wieku do zatwierdzonych terapii ratujących życie. W tym artykule z cyklu “Przełomowe odkrycia w historii nauki” przyjrzymy się, jak działa ta metoda, jakie są jej kluczowe techniki – w tym wykorzystanie wektorów wirusowych – oraz jakie sukcesy odniosła w walce z rzadkimi schorzeniami. Opowiemy o drodze od wizji do praktyki, podkreślając zarówno nadzieje, jak i wyzwania.
Podstawy terapii genowej – jak naprawiamy geny na poziomie komórkowym
Terapia genowa opiera się na prostym, ale genialnym założeniu: wiele chorób dziedzicznych wynika z mutacji w DNA, które uniemożliwiają prawidłowe funkcjonowanie organizmu. Na przykład, w mukowiscydozie defekt w genie CFTR powoduje gromadzenie się gęstego śluzu w płucach i układzie pokarmowym. Zamiast leczyć objawy, terapia genowa dostarcza do komórek pacjenta kopię zdrowego genu, który może przejąć funkcję uszkodzonego.
Proces zaczyna się od identyfikacji wadliwego genu za pomocą technik sekwencjonowania DNA. Następnie naukowcy tworzą sztuczną kopię poprawionego genu, często w formie plazmidu lub wektora. Kluczowym krokiem jest dostarczenie tego genu do docelowych komórek – na przykład komórek krwiotwórczych w szpiku kostnym lub komórek siatkówki oka. Po wprowadzeniu genu komórki zaczynają produkować brakujący lub uszkodzony białko, co przywraca normalne funkcje organizmu.
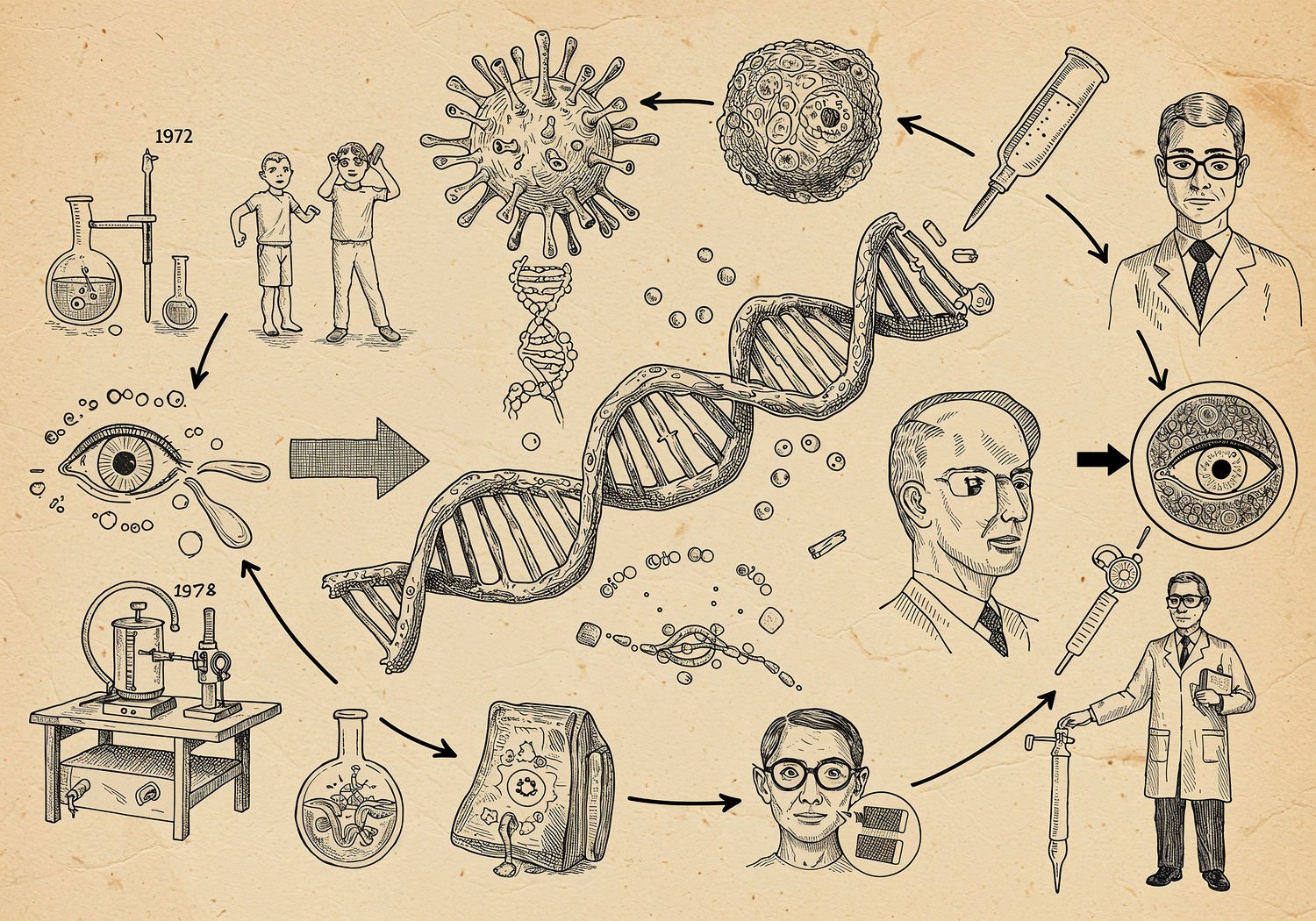
Wczesne eksperymenty, takie jak te prowadzone przez Theodore’a Friedmanna i Roberta Fischera w 1972 roku, skupiały się na prostych modelach, jak infekowanie komórek myszy wirusami niosącymi geny. Dziś terapia genowa dzieli się na kilka typów: terapia zastępcza, gdzie dodajemy zdrowy gen; terapia edycyjna, wykorzystująca narzędzia jak CRISPR-Cas9 do precyzyjnego cięcia i naprawy DNA; oraz terapia antygenowa, która blokuje szkodliwe geny. Te podejścia nie tylko leczą, ale mogą zapobiegać dziedziczeniu chorób u potomstwa, jeśli modyfikujemy komórki rozrodcze – choć to budzi etyczne kontrowersje.
Akapity te podkreślają, że terapia genowa nie jest uniwersalnym lekiem. Wymaga precyzji, bo ingerencja w genom może mieć nieprzewidywalne skutki, takie jak reakcje immunologiczne czy niekontrolowany wzrost komórek. Mimo to, od marzenia o “naprawie genetycznej” do pierwszych sukcesów minęło kilkadziesiąt lat badań, napędzanych postępami w biologii molekularnej.
Metody dostarczania genów – od wektorów wirusowych po nowoczesne nośniki
Jednym z największych wyzwań w terapii genowej jest efektywne i bezpieczne dostarczenie poprawionego genu do komórek. Tu wchodzą w grę wektory, czyli nośniki, które transportują materiał genetyczny. Najpopularniejsze są wektory wirusowe, inspirowane naturalną zdolnością wirusów do infekowania komórek.
Wektory wirusowe, takie jak adenowirusy czy retrowirusy, modyfikuje się tak, by utraciły zdolność do replikacji i powodowania infekcji, ale zachowały umiejętność wnikania do jądra komórkowego. Na przykład, w terapii niedoboru ADA (adenozynodeaminazy), pierwszej zatwierdzonej terapii genowej w 1990 roku, użyto retrowirusa do dostarczenia genu ADA do limfocytów pacjenta. Wirus “pakuje” gen jak paczkę i wstrzykuje go do DNA gospodarza, gdzie integruje się z chromosomem, zapewniając długoterminową ekspresję.
Bardziej zaawansowane są wektory adeno-asocjowane (AAV), pochodzące od niepatogennego wirusa. AAV są szczególnie skuteczne w terapii tkanek niepodzielających się, jak mięśnie czy siatkówka, bo nie integrują się z genomem, lecz pozostają jako epizom w cytoplazmie. Ich zaletą jest niska immunogenność – organizm rzadziej je odrzuca. W leczeniu ślepoty Lebera wrodzonej (LCA), terapia Luxturna z 2017 roku wykorzystuje AAV do dostarczenia genu RPE65 do komórek siatkówki oka. Pacjenci wstrzykują wektor podspojówkowo, co przywraca widzenie u osób ślepych od urodzenia.
Oprócz wirusowych, istnieją metody nie-wirusowe, mniej inwazyjne, ale często mniej efektywne. Elektroporacja polega na użyciu impulsów elektrycznych, by otworzyć błony komórkowe i wpuścić DNA. Inna technika to liposomy – kulki tłuszczowe otaczające gen, które stapniają się z błoną komórkową. Te metody zyskują na znaczeniu w edytowaniu genów za pomocą CRISPR-Cas9, gdzie precyzja jest kluczowa. Na przykład, w 2023 roku zatwierdzono terapię Casgevy, opartą na CRISPR, do leczenia anemii sierpowatej i beta-talasemii, gdzie edytuje się hematopoetyczne komórki macierzyste ex vivo (poza organizmem), a potem reinfunduje pacjentowi.
Każda metoda ma swoje ograniczenia: wektory wirusowe mogą wywoływać reakcje zapalne, a nie-wirusowe – niską wydajność. Naukowcy pracują nad hybrydami, jak nanocząstki polimerowe, by zwiększyć bezpieczeństwo i celowość. Te innowacje czynią terapię genową coraz bardziej dostępną, choć koszty – często miliony dolarów za dawkę – pozostają barierą.
Sukcesy w leczeniu rzadkich chorób – realne historie ratujących życie terapii
Terapia genowa odniosła spektakularne sukcesy w leczeniu rzadkich chorób genetycznych, które dotykają niewielu, ale niszczą życie. Jednym z przełomów jest terapia atrofii mięśni rdzeniowych (SMA), spowodowanej mutacją w genie SMN1. W 2016 roku FDA zatwierdziła Spinraza – lek oparty na modyfikacji RNA, który zwiększa produkcję białka SMN. Jednak prawdziwą rewolucją stał się Zolgensma w 2019 roku: jednorazowa infuzja wektora AAV9 dostarczającego pełny gen SMN1 do neuronów ruchowych. U niemowląt z SMA1, gdzie bez leczenia śmiertelność sięga 90% w pierwszym roku, Zolgensma pozwala na osiągnięcie kamieni milowych, jak samodzielne siedzenie czy chodzenie. Badania kliniczne wykazały, że ponad 90% leczonych dzieci unika wentylacji mechanicznej.
Inny sukces to leczenie hemofilii B, gdzie brak czynnika krzepnięcia IX powoduje niekontrolowane krwawienia. W 2012 roku w badaniach z wektorem AAV8, pacjentom podano gen FIX, co zmniejszyło potrzebę transfuzji o 90%. Terapia etranacogene dezaparvovec (Hemgenix, 2022) to zatwierdzony produkt, gdzie pojedyncza dawka zapewnia stabilny poziom czynnika na lata, eliminując codzienne zastrzyki.
W oftalmologii terapia genowa uratowała wzrok w ślepocie Lebera – wspomniana Luxturna poprawia widzenie u 80% pacjentów. Podobnie w chorobie Lebera dziedzicznej (LHON), wektory AAV niosą gen ND4, przywracając funkcję mitochondriów w nerwie wzrokowym.
Te przykłady pokazują, jak terapia genowa przechodzi od eksperymentów do standardu. W 2023 roku ponad 20 terapii genowych jest zatwierdzonych globalnie, z kolejnymi w fazach klinicznych dla chorób jak dystrofia mięśniowa Duchenne’a czy choroba Huntinga. Sukcesy te opierają się na wieloletnich badaniach, jak te w Instytucie Pasteura czy NIH, gdzie tysiące pacjentów uczestniczyło w trialach.
Wyzwania i przyszłość terapii genowej – ku powszechnemu leczeniu
Mimo sukcesów, terapia genowa stoi przed przeszkodami. Reakcje immunologiczne to częsty problem – organizm może atakować wektor, jak w tragicznej śmierci Jesse’ego Gelsingera w 1999 roku podczas próby leczenia niedoboru ornityny. To wydarzenie wstrzymało badania na lata, ale nauczyło ostrożności w doborze dawek i monitoringu.
Koszt to kolejna bariera: Zolgensma kosztuje 2,1 miliona dolarów, co ogranicza dostępność. Etyczne dylematy, jak edycja embrionów w CRISPR-babies He Jiankui w 2018 roku, podkreślają potrzebę regulacji. Przyszłość rysuje się obiecująco: postępy w in vivo edytowaniu, jak base editing, pozwalają na precyzyjniejsze zmiany bez cięcia DNA. Terapie off-the-shelf, uniwersalne dla wielu pacjentów, oraz kombinacje z immunoterapią mogą leczyć nowotwory i powszechne choroby jak cukrzyca.
Terapia genowa to dowód, że nauka może zmieniać przeznaczenie genetyczne. Od marzenia o naprawy DNA do ratowania tysięcy żyć – to przełom, który inspiruje kolejne pokolenia badaczy. W nadchodzących dekadach może stać się standardem, czyniąc dziedziczne choroby reliktem przeszłości.
Informacja: Artykuł (w szczególności treści i obrazy) powstał w całości lub w części przy udziale sztucznej inteligencji (AI). Niektóre informacje mogą być niepełne lub nieścisłe oraz zawierać błędy i/lub przekłamania. Publikowane treści mają charakter wyłącznie informacyjny i nie stanowią porady w szczególności porady prawnej, medycznej ani finansowej. Artykuły sponsorowane i gościnne są przygotowywane przez zewnętrznych autorów i partnerów. Redakcja nie ponosi odpowiedzialności za aktualność, poprawność ani skutki zastosowania się do przedstawionych informacji. W przypadku decyzji dotyczących zdrowia, prawa lub finansów należy skonsultować się z odpowiednim specjalistą.
Traditional detailed engraving illustration with modern elements, etched lines, high contrast black and white, meticulous cross-hatching to create depth, printed on aged parchment paper of: Traditional detailed engraving illustration with modern elements, etched lines, high contrast black and white, meticulous cross-hatching to create depth, printed on aged parchment paper of: A double helix DNA strand with a broken segment being repaired by a stylized viral vector inserting a glowing healthy gene fragment into a human cell nucleus, surrounded by icons of success including a child with spinal muscular atrophy standing independently, a patient regaining vision with light rays entering restored eyes, and a scientist in a lab coat holding a CRISPR tool, all connected by a timeline arrow from 1970s lab equipment to modern medical infusion. Illustration: copperplate etching texture, ink lines, dramatic shading, artistic style, deep focus, museum quality print with humorous twist. Illustration: copperplate etching texture, ink lines, dramatic shading, artistic style, deep focus, museum quality print with humorous twist.
Polecamy: Nauka i Edukacja